Кардиомиопатия
Кардиомиопатия - это изменение мышцы сердца часто невыясненной причины.
Условием постановки диагноза "кардиомиопатия" является отсутствие (или исключение после обследования)
- врожденных аномалий развития,
- клапанных пороков сердца,
- поражения, обусловленного системными заболеваниями сосудов,
- артериальной гипертонии,
- перикардита,
- некоторых редких вариантов поражения проводящей системы сердца.
Кардиомиопатии бывают первичными, когда патологический процесс затрагивает лишь сердце, и вторичными, развивающимися вследствие какого-либо системного заболевания.
Выделяют три основных типа поражения мышцы сердца при кардиомиопатиях, соответственно, выделяется1
- дилатационная кардиомиопатия,
- гипертрофическая кардиомиопатия
- рестриктивная кардиомиопатия.
Такое разделение обычно основывается на оценке внутрисердечного кровообращения и уже на начальной стадии заболевания позволяет в ряде случаев установить направление поиска возможной причины процесса. При неустановленной первопричине поражения говорят об идиопатических формах той или иной кардиомиопатии.
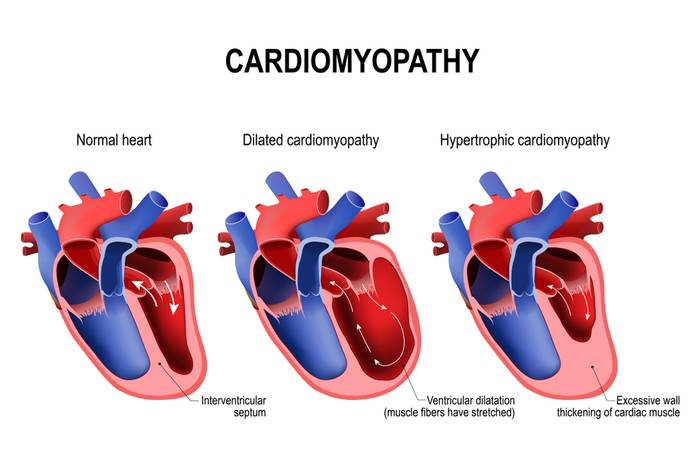
Дилатационная кардиомиопатия (ДКМП)
Для дилатационной кардиомиопатии характерно нарушение сократительной функции сердечной мышцы (миокарда) с выраженным расширением камер сердца. Ее возникновение связывают с генетическими факторами, поскольку встречается семейный характер заболевания. Не меньшее значение имеют и наблюдаемые нарушения иммунной регуляции.
Симптомы дилатационной кардиомиопатии
Проявления дилатационной кардиомиопатии определяются нарастающей сердечной недостаточностью2 :
- одышка при физической нагрузке,
- быстрая утомляемость,
- отеки на ногах,
- бледность кожи,
- посинение кончиков пальцев.
Прогноз при дилатационной кардиомиопатии весьма серьезен. Присоединение мерцания предсердий ухудшает прогноз. В первые 5 лет заболевания умирают до 70% больных, хотя при регулярной, контролируемой лекарственной терапии, несомненно, можно добиться продления жизни пациента.
Женщинам с дилатационной кардиомиопатией следует избегать беременности, так как частота материнской смертности при этом диагнозе очень высока. В некоторых случаях отмечено провоцирующее влияние беременности на развитие заболевания.
Диагностика
Лабораторная диагностика дает мало ценных данных для постановки диагноза, но она важна для контроля эффективности проводимой терапии в оценке состояния водно-солевого баланса, для исключения некоторых побочных эффектов препаратов, например цитопении.
Основным инструментальным методом диагностики всех видов кардиомиопатий является УЗИ сердца (эхокардиография). В большинстве случаев инструментальный диагноз дилатационной кардиомиопатии может быть поставлен при первом же ультразвуковом обследовании.
ЭКГ не имеет специфических критериев диагностики дилатационной кардиомиопатии, однако можно обнаружить различного рода нарушения ритма сердца вплоть до желудочковых аритмий (лучше выявляются при суточном Холтеровском мониторировании ЭКГ), признаки нагрузки на левый желудочек.
Рентгенологически определяется увеличение сердца, а чуть позже признаки венозного застоя в легких.
Коронарная ангиография - для исключения ишемических причин расширения камер сердца.
Прижизненная биопсия миокарда теоретически помогает исключить специфические причины (вирусы, амилоидоз).
Лечение ДКМП
Лечение дилатационной кардиомиопатии направлено на борьбу с сердечной недостаточностью, предотвращение осложнений. В случае приобретенной ДКМП лечение направлено на главную причину.
Основные усилия в терапии направляются на улучшение сократительной функции миокарда и уменьшению симптомов сердечной недостаточности с помощью ингибиторов АПФ. Можно использовать любой из препаратов данной группы, но шире других в настоящее время используется эналаприл (ренитек, энап).
При наличии противопоказаний к применению иАПФ назначают сартаны (валсартан, лозартан), которые обладают теми же свойствами.
Выбор конкретного препарата определяется переносимостью, реакцией артериального давления, побочными эффектами.
Важное место занимает применение малых доз бета-блокаторов. Лечение начинают с минимальных доз препарат. В случае хорошей переносимости дозу можно увеличивать, наблюдая, не нарастают ли признаки сердечной недостаточности.
Перспективно применение препарата карведилол3 - бета-альфа-блокатора, обладающего уникальным для этой группы положительным антиоксидантным влиянием на миокард.
Как и при лечении сердечной недостаточности, вызванной другими заболеваниями, традиционно большое значение имеет применение мочегонных. Их эффект отслеживается контролем веса больного (желательно несколько раз в неделю или ежедневно), измерением объема мочеиспускания, наблюдением за электролитным составом крови.
Из-за плохого прогноза заболевания больные дилатационной кардиомиопатией рассматриваются кандидатами на проведение трансплантации сердца.
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия4 - заболевание, характеризующееся значительным увеличением толщины стенки левого желудочка без расширения его полости. Гипертрофическая кардиомиопатия может быть как врожденной, так и приобретенной. Вероятной причиной болезни являются генетические дефекты.
Симптомы гипертрофической кардиомиопатии
Чаще всего болезнь протекает бессимптомно или с незначительными симптомами. Многие больные порой даже не подозревают, что у них серьезное сердечное заболевание.
Проявления гипертрофической кардиомиопатии определяется жалобами на одышку, боли в грудной клетке, склонностью к обморокам, сердцебиению.
Вследствие нарушений ритма больные часто умирают внезапно. Гипертрофическая кардиомиопатия нередко обнаруживается у молодых мужчин, умерших во время занятий спортом.
У части больных постепенно развивается сердечная недостаточность. Иногда, особенно у пожилых, недостаточность кровообращения развивается внезапно после длительного благоприятного течения болезни на протяжении многих лет.
В результате нарушения расслабления левого желудочка наблюдается картина сердечной недостаточности, хотя сократимость левого желудочка остается на нормальных показателях вплоть до начала терминальной стадии болезни.
Причиной нарушения кровообращения при гипертрофической кардиомиопатии является снижение растяжимости камер сердца (прежде всего левого желудочка). Левый желудочек изменяет свою форму, что определяется преимущественной локализацией участка утолщения миокарда.
Диагностика
Для обследования пациента с подозрением на гипертрофическую кардиомиопатию используют лабораторные и инструментальные методы.
Лабораторные
1. Рутинная лабораторная диагностика:
- общий анализ крови,
- общий анализ мочи,
- глюкоза,
- кардиальные ферменты - КФК, АСТ, АЛТ, ЛДГ),
- липиды крови,
- гормоны щитовидной железы,
- почечные и печеночные тесты,
- электролиты,
- мочевая кислота.
Все это позволяет выявить внесердечные состояния, которые могут ухудшить течение сердечной недостаточности.
2. Анализ крови на уровень мозгового натрийуретического пептида для оценки тяжести сердечной недостаточности. Его высокий показатель четко коррелирует с выраженностью диастолической (расслабляющей) функции сердца.
Инструментальные
Электрокардиограмма характеризуется прежде всего признаками утолщения левого желудочка, а также различными нарушениями ритма сердца.
Рентгенологически заболевание может не обнаруживаться долгое время, так как внешний контур сердца не меняется. Позднее появляются признаки легочной гипертензии.
УЗИ сердца (эхокардиография) - надежный способ ранней диагностики данного заболевания, поскольку способен обнаружить изменение внутреннего очертания полости левого желудочка.
Магнитно-резонансная томография МРТ сердца - более затратный метод, нежели УЗИ, но обладает большей разрешающей способностью. Благодаря ему специалисты получают более четкую картинку и информацию о структуре органа.
Прогноз при гипертрофической кардиомиопатии
Прогноз заболевания наиболее благоприятен в сравнении с другими формами кардиомиопатий.
Больные остаются длительное время работоспособны (с учетом их профессии). Однако у таких больных с повышенной частотой регистрируются случаи внезапной смерти.
Клиника сердечной недостаточности формируется достаточно поздно. Присоединение мерцательной аритмии ухудшает прогноз. Беременность и роды при гипертрофической кардиомиопатии возможны.
Лечение
Лечение направлено на снижение выраженности симптомов заболевания, улучшение качества жизни больного и предупреждение приступов внезапной сердечной смерти и прогрессирования заболевания.
Чаще всего используется верапамил или дилтиазем. Широко используются бета-блокаторы, которые способствуют уменьшению сердцебиения, препятствуют возникновению нарушений ритма и снижают потребность миокарда в кислороде.
Рекомендуется применение дизопирамида (ритмодан).
При выявленных нарушениях ритма (мерцательная аритмия) применяют амиодарон или соталол. В этом же случае необходима профилактика тромбообразования в левом предсердии, для чего вводят антикоагулянты (варфарин).
Также существует и хирургическое лечение гипертрофической кардиомиопатии:
- иссечение части межжелудочковой перегородки в ее основании;
- прижигание гипертрофированного основания перегородки 96% спиртом при помощи катетера;
- в последние годы рекомендовано применение пейсмекера для двухкамерной постоянной электрокардиостимуляции.
Рестриктивная кардиомиопатия
Рестриктивная кардиомиопатия - это заболевание миокарда, характеризующееся нарушением сократительной функции сердечной мышцы, пониженным расслаблением его стенок. Миокард становится ригидным, стенки не растягиваются, страдает наполнение кровью левого желудочка. Утолщение стенок желудочка или его расширение при этом не наблюдается, в отличие от предсердий, испытывающих повышенную нагрузку.
Рестриктивная кардиомиопатия - наиболее редкая форма, она существует как в самостоятельном варианте, так и при поражении сердца при достаточно большом круге заболеваний, которые должны исключаться в ходе уточнения диагноза.
Это амилоидоз, гемохроматоз, саркоидоз, эндомиокардиальный фиброз, болезнь Лёффлера, фиброэластоз, иногда поражения проводящей системы сердца (болезнь Фабри), системная склеродермия и другие. У детей встречаются поражения сердца вследствие нарушений обмена гликогена.
Симптомы
Коварство данного заболевания заключается в том, что жалобы у больного впервые возникают только на стадии развития сердечной недостаточности, относящейся к терминальной части болезни. Обычно причиной обращения является появление периферических отеков, увеличение в размере живота (асцит - жидкость в брюшной полости), набухание яремных вен на шее. Чуть позже к клинике присоединяется одышка.
Диагностика
На рентгенограмме сердце имеет обычные размеры, но выявляется увеличение предсердий и признаки застоя крови в малом круге кровообращения.
Изменения ЭКГ не носят специфического характера.
УЗИ сердца (эхокардиография) дает ценную информацию:
- измерение толщины миокарда (выраженное утолщение стенок наблюдается при амилоидозе и несколько меньшее их изменение при других заболеваниях),
- увеличение размеров левого предсердия, оценка перикарда (дифференциальная диагностика с заболеваниями перикарда, которые могут дать ту же симптоматику; наличие кальцинатов в перикарде исключает диагноз рестриктивной кардиомиопатии).
Лабораторная диагностика рестриктивной кардиомиопатии не имеет специфических признаков, но важна для выявления вторичных причин поражения сердца.
Лечение рестриктивной кардиомиопатии
Лечение представляется сложной задачей из-за поздней обращаемости больных, трудности диагностики, отсутствия надежных методов остановки процесса. Пересадка сердца может быть неэффективна из-за рецидива процесса в трансплантированном сердце.
При установленном вторичном характере поражения имеются специфические способы воздействия, например кровопускание при гемохроматозе, кортикостероиды при саркоидозе.
В остальном лечение симптоматическое, направленное на устранение клиники сердечной недостаточности. При нарушениях ритма сердца назначаются антиаритмические препараты. Для профилактики тромбоэмболических осложнений используются антикоагулянты.
Прогноз
Больные рестриктивной кардиомиопатией нетрудоспособны. Прогноз заболевания неблагоприятен, летальность за 2 года достигает 50%.