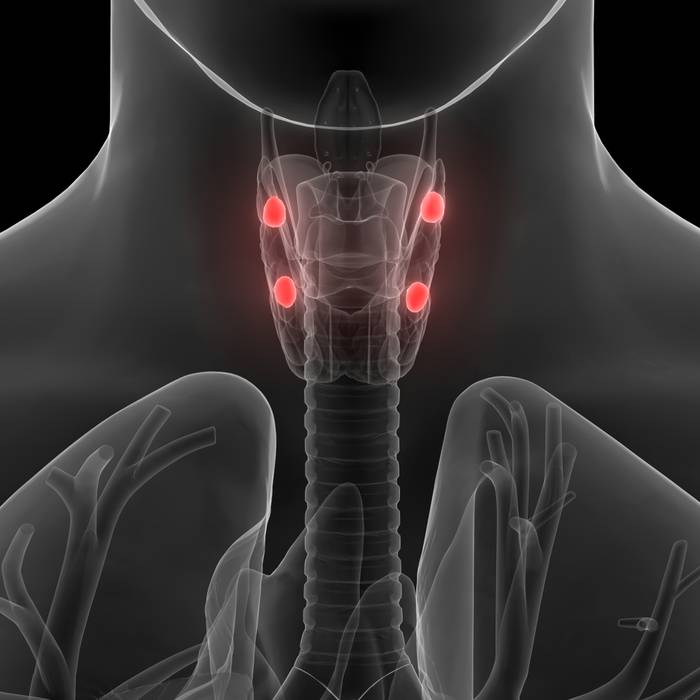
Гиперпаратиреоз
Гиперпаратиреоз - это заболевание паращитовидных (околощитовидных) желез, которое развивается из-за повышенной секреции ими паратгормона.
Повышенное содержание паратгормона в крови ведет к ускорению управляемых им метаболических процессов, а именно, ускорению обмена кальция и фосфора.
Гиперпаратиреоз бывает трех видов: первичный, вторичный и третичный. Между собой они отличаются по причинам и механизмам возникновения, а также по силе клинических проявлений.
Причины
Первичная форма
Первичный гиперпаратиреоз – заболевание полиэтиологическое (имеет несколько различных причин возникновения).
Наиболее частой причиной (80-85% случаев) является развитие в ткани паращитовидных желез солитарной аденомы. Аденома – доброкачественная опухоль из железистого эпителия и может появляться в любой железе организма. Ее возникновение чаще всего никак не связано с внешними факторами, а скорее связано с различными внутренними состояниями организма (стресс, прием медикаментов, снижение давления, и другие).
Среди других причин первичного гиперпаратиреоза выделяют множественную аденому (2-4%), гиперплазию (увеличение размера клеток – 7-12%) и рак паращитовидной железы (1-2%).
Вторичная форма
- хронический недостаток кальция в пище
- синдром мальабсорбции, например при болезни Крона, панкреатите и др. (нарушение функции кишечника, при котором он перестает всасывать одно из питательных веществ)
- хроническая почечная недостаточность (из-за нее в крови повышается содержание фосфатов, которое ведет к снижению концентрации в ней кальция)
Главный механизм развития гиперпаратиреоза связан с повышением выведения фосфора в почках под действием паратгормона. Непосредственными следствиями таких процессов являются:
- гиперкальциемия (повышение концентрации кальция в крови, что может привести к отложению его в других органах, нарушая тем самым их функции; так как паратгомон выводит кальций из костей, то их плотность снижается, они становятся хрупкими, повышается вероятность переломов)
- гиперкальциурия (повышение выведения кальция с мочой, может способствовать повреждению почек)
- гипофосфатемия (снижение концентрации фосфора в крови, приводит к ухудшению снабжения костей фосфором, вследствие чего еще сильнее повышается их хрупкость).
Гиперпаратиреоз в 2-3 раза чаще встречается у женщин, чем у мужчин. Большинство больных – люди старше 30 лет.
Виды
Так как повышение концентрации паратгомона в крови ведет к нарушению работы различных органов и систем, выделяют следующие формы первичного гиперпаратиреоза, при которых доминируют проявления со стороны одной из систем, а именно:
- Почечная форма (превалируют почечные нарушения вследствие гиперкальциурии)
- Костная форма (гиперкальциемия и гипофосфатемия ведут к снижению костной массы)
- Желудочно-кишечная форма (наиболее редкая форма; повышение содержания кальция в крови стимулирует железистые клетки желудка вырабатывать больше гастрина, а его избыток может привести к появление язвы и развитию язвенной болезни желудка и двенадцатиперстной кишки; также, кальций может откладываться в тканях поджелудочной железы, снижая таким образом количество вырабатываемых ею гормонов - панкреокальциноз)
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Симптомы гиперпаратиреоза
Клиническая картина и симптомы как первичного, так и вторичного гиперпаратиреоза зависят от формы заболевания. Клиническая картина вторичной формы отличается от первичного гиперпаратиреоза исключительно силой проявлений.
Почечная форма (частота встречаемости 40-50%)
При почечной форме гиперпаратиреоза пациенты обычно жалуются на:
- почечные колики (результат повышенной нагрузки на почки)
- наличие крови в моче (следствие повышенной нагрузки на почки)
- увеличение частоты позывов к мочеиспусканию
При длительно текущем заболевании, к этим симптомам может присоединиться инфекция, которая вызовет пиелонефрит (воспаление почечной лоханки сопровождающееся болью в пояснице, повышением температуры тела). Гиперкальциемия также может способствовать отложению кальция в почках (нефрокальциноз).
Костная форма (частота встречаемости – 50-60%)
Больные костной формой гиперпаратиреоза чаще всего жалуются на:
- боли в суставах, спине, кистях (снижение костной массы ведет к патологическим процессам в хрящевой ткани, которая формирует рабочие поверхности суставов, а также снижает устойчивость костной системы к нагрузкам)
- частые переломы (истончение костей непосредственно способствует их ломкости)
- искривление костей, рахит у детей, возникновение сколиоза (возникают несколько реже, так как иногда вместо патологической хрупкости костей, гиперкальциемия ведет к увеличению их гибкости)
Желудочно-кишечная форма (частота возникновения – 15-20%)
Так как при желудочно-кишечной форме у больных формируется язва желудка или двенадцатиперстной кишки, то жалобы будут связаны именно с проявлениями этих заболеваний.
- боль в верхней части живота (желудочный сок раздражает дефект на слизистой оболочке, вызывая болевые ощущения)
- кислая отрыжка или изжога (раздражение стенок желудка ведет к их рефлекторному сокращению, и выбросу в пищевод желудочного сока)
- снижение массы тела (напрямую связано со снижением качества переваривания пищи в желудке)
- рвота и тошнота после еды (также, по причине раздражения желудка)
Первичный гиперпаратиреоз может приводить к состоянию гиперкальциемического криза, который угрожает жизни больного, и требует срочных реанимационных мероприятий.
Диагностика
Диагностикой гиперпаратиреоза могут заниматься специалисты в разных областях медицины. Это связано с разнообразием клинических форм заболевания. Диагноз первичного гиперпаратиреоза ставится при помощи:
- анамнестических данных (опроса, изучения карты больного, осмотра)
- наличия характерных симптомов
- рентгенологического исследования костей рук, ног, черепа и позвоночника
- исследования анализов крови (общий и специфические, такие как анализ уровня паратгомона, кальция, фосфора) и мочи
- исследование желудочного сока и состояния стенок желудка и двенадцатиперстной кишки (при помощи ФГДС – фиброгастродуоденоскопии)
- возможно взятие биопсии костной ткани (для точного определения процессов внутри кости, в том случае, если другие методы исследования не показали значительных отклонений)
- ультразвуковое исследование, компьютерная или магнитно-резонансная томография (для определения точной локализации очага заболевания в паращитовидных железах)
Лечение гиперпаратиреоза
На данный момент единственный надежный метод лечения первичного гиперпаратиреоза – хирургическое удаление аденомы или другой опухоли паращитовидной железы.
Лечение вторичного гиперпаратиреоза сводится к лечению основного заболевания, ставшего причиной.
Часто, при несвоевременной диагностике развивается гиперплазия паращитовидной железы, которая не поддается консервативной терапии. Таким больным также показана операция.
Лечением гиперпаратиреоза занимается врач-хирург.
Также, во время лечения гиперпаратиреоза проводится лечение сопутствующих (вызванных им, или самостоятельных заболеваний).
В предоперационном периоде пациенту назначают подготовительную терапию, направленную на снижение уровня кальция в крови (высокая концентрация которого может создать значительные трудности во время операции).
Применяют следующие препараты: памидронат, этидронат или другие фосфаты, вместе с введением внутривенно физраствора с добавлением сульфата натрия, фуросемида.
Выбор метода обезболивания зависит от состояния больного.
Во время операции хирургом проводится осмотр всего комплекса паращитовидных желез с целью обнаружения очага, ставшего причиной заболевания. Если причиной стала гиперплазия железы, производиться полное удаление органа.
Длительность всего комплекса лечения зависит от тяжести течения гиперпаратиреоза.
Если гиперпаратиреоз был вовремя диагностирован, то восстановление трудоспособности пациента наступает спустя 2-4 месяца после операции. В более сложных случаях, для восстановления здоровья может потребоваться более 1-2 лет.
Прогноз
Прогноз при лечении гиперпаратиреоза зависит от тяжести клинических проявлений.
При относительно легком течении и правильном лечении основного и сопутствующих заболеваний, больные выздоравливают.